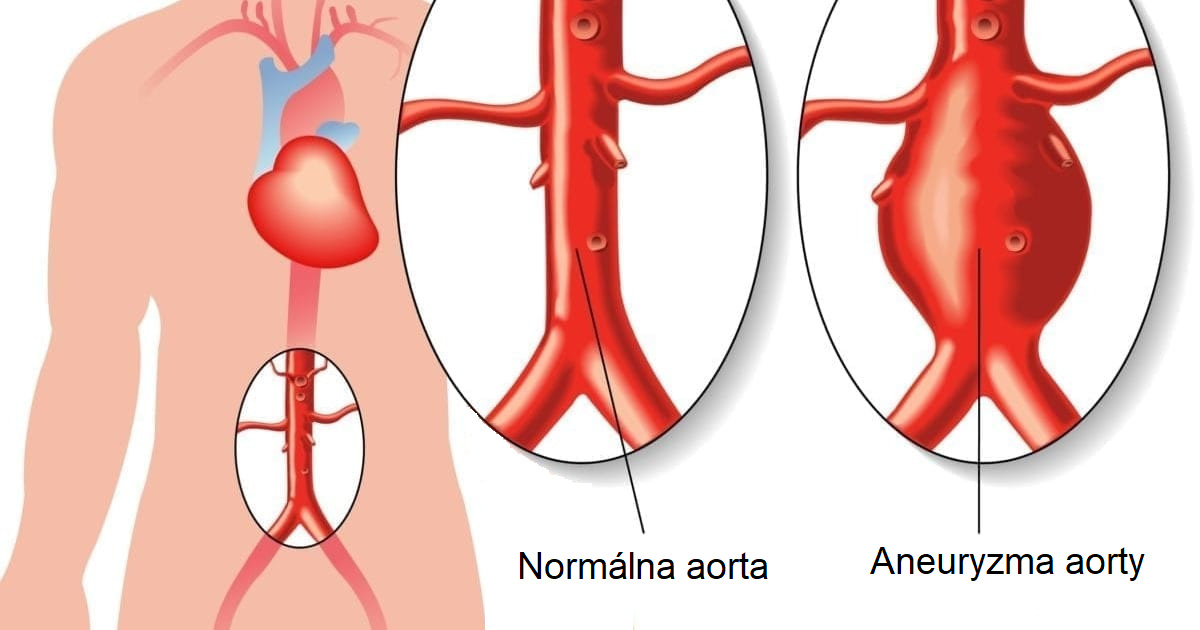
Aneuryzma je označenie lokalizovaného rozšírenia tepny presahujúci viac ako 50% predpokladaného priemeru tepny v danej úrovni. Ektázia je rozšírenie tepny, ktoré nedosahuje viac ako 50% priemeru. Priemer tepny je ovplyvnený vekom, pohlavím, celkovým vzrastom a inými faktormi. Pokiaľ rozšírenie tepny postihuje celú jej dĺžku, nie teda segment cievy, ide o tzv. arteriomegáliu.
Aneuryzmou aorty (AA) označujeme lokalizované rozšírenie:
- hrudnej aorty (ThAA) na 4 cm a viac
- brušnej aorty (AAA) na 3 cm a viac
Klasifikácia
Patogenetické rozdelenie AA:
- Kongenitálna AA
- Marfanov syndróm
- Ehlers-Danlosov syndróm
- Idiopatická nekróza medie
- Loeys-Dietzov syndróm
- Aneurymo-osteoartritický syndróm
- Turnerov syndróm
- Získaná AA
- Ateroskleróza
- Vaskulitídy
- Posttraumatická AA
- Postenotická AA
- Postpunkčná AA
- Embolicko-septická AA
| Loeys-Dietzov syndrom je AD dedičné ochorenie, mutácia génu pre receptor transformujúci rastový faktor b (TGFBR1 a 2) |
Aneuryzma brušnej aorty
Aneuryzma abdominálnej aorty (AAA) je najčastejšou tepnovou aneuryzmou vôbec a vzhľadom k vysokému potenciálu pre rupturu je aj závažným zdravotníckym problémom. Ruptura AAA je 15. najčastejšia príčina úmrtia v západnom svete.
Etiopatogenéza
Ide o ochorenie typické pre fajčiarov vyššieho veku. Fajčenie samo o sebe zvyšuje riziko výskytu AA > 4cm 5-násobne a toto riziko sa signifikantne zvyšuje s počtom rokov aktívneho fajčenia. Ide taktiež o najsilnejší faktor progresie veľkosti.
Výskyt AAA v populácii zvyšuje prítomnosť niektorých rizikových faktorov:
- Vek
- Mužské pohlavie
- Pozitívna rodinná anamnéza
- Fajčenie
- Arteriálna hypertenzia
- Zvýšená hladina cholesterolu
- Ischemická choroba dolných končatín
- Ischemická choroba srdca
Proces vzniku aneuryzmy je komplexný, všeobecne degeneratívny. Zmeny v štruktúre a pomeroch proteínoch, ktoré sú súčasťou extracelulárnej matrix (elastín a kolagén). Obsah elastínu, ktorý zodpovedá za pružnosť steny aorty, klesá od proximálnych hrudných partii k distálnym infrarenálnym úsekom. Kolagén tvorí pevnú sieť v stene aorty, ktorá chráni stenu pred rupturou.
Obecne možno tvrdiť, že zmeny v kvalite či kvantite elastínu spolupôsobí pri formovaní vaku aneuryzmy a zmeny v kvalite či v kvantite kolagénu ovplyvňujú riziko ruptury aneuryzmy. Na zmenách v štruktúre aortálnej steny u pacientov s AA sa pravdepodobne podieľa zvýšená aktivita matrixových proteolytických enzýmov, najmä metaloproteáz (MMP-9). Niektoré štúdie popisujú až 3x vyššiu aktivitu MMP-9 v stene aorty u pacientov s AA.
U 15-20% pacientov je možné zistiť výskyt v rodinnej anamnéze, takže genetická predispozícia sa rovnako uplatňuje pri vzniku ochorenia. Degeneratívne postihnutie aorty pôsobí pri 90% prípadoch. Medzi ďalšie príčiny patria niektoré vrodené ochorenia spojiva (Marfanov syndróm, Ehlers-Danlosov syndróm), cystická nekróza tunica media, infekcie, pseudoaneuryzmy v anastomózach po cievnych rekonštrukciách.
Klinický obraz
- Bolesť brucha
- Ischémia orgánov
- Ischémia končatín
- Tlak na okolité orgány
Bolesti vznikajú pri symptomatickej AA, a charakteristická je bolesť v okolí pupku s propagáciou do inguinálnej oblasti.
Diagnostika
- Klinické vyšetrenie – palpačne pulzujúca rezistencia v bruchu
- USG vyšetrenie
- CT angiografia
Základom diagnostiky je správne odobraná anamnéza a fyzikálne vyšetrenie. Z anamnestických údajov je potrebné zistiť rodinný výskyt AA. Ďalej je to prítomnosť rizikových faktorov (fajčenie, hypertenzia, hyperlipidémia) a výskyt poranení brucha či hrudníku v minulosti.
Na USG vyšetrení nález rozšírenej brušnej aorty > 3cm, väčšinou lokalizovaná infrarenálne, ev. s rozšírením do panvových artérii. CT angiografia je skôr verifikujúcim vyšetrením, a upresní lokalitu, rozsah a tvar aneuryzmy.
CT vyšetrenie umožní zistiť:
- vzťah k renálnym artériam, čo je potrebné pri rozhodovaní o možnosti endovaskulárnej liečby,
- prítomnosť nástenného trombu vo vaku AA,
- postranné vetvy odstupujúce z vaku AA – môžu po zavedení stentgraftu retrográdne plniť vak aneuryzmy (endoleak II. typu)
- Distálne ohraničenie smerom k panvovým artériam
- prítomnosť aktívneho krvácania a či je prítomná voľná tekutina v okolí (známka difúzneho presakovania stenou) a odhalí teda hroziacu rupturu
Terapia
- Konzervatívna liečba – priemer aorty < 5cm
- Minimalizácia kardiovaskulárnych rizikových faktorov
- Antihypertenzná terapia
- Chirurgická liečba – priemer aorty > 5 – 5,5cm
- Endovaskulárna liečba
Významný nárast veľkosti AAA, ktorý by mal viesť k zmene v stratégii liečby je zväčšenie o > 1cm za rok!
Rozhodnutie medzi pravidelným sledovaním pacienta s asymptomatickou AA a plánovaným preventívnym výkonom je vždy náročné a musí sa zohľadniť rad faktorov:
- aké je riziko ruptury AA v prípade sledovania?
- akým rizikom je zaťažený prípadný chirurgický výkon / endovaskulárny výkon?
- aké je dlhé predpokladané prežívanie pacienta s AA a či je ovplyvnené inými chorobami?
- aké sú preferencie samotného pacienta?
- aké je vlastné riziko ruptury, ktoré je ovplyvnené priemerom vaku AA a súčasne aj rýchlosťou zväčšovania vaku?
| Veľkosť aneuryzmy brušnej aorty | Ročné riziko ruptury |
| AAA veľkosti < 4 cm | < 1% |
| AAA veľkosti 4 – 5 cm | 0,5 – 5% |
| AAA veľkosti 5 – 6 cm | 3 – 15% |
| AAA veľkosti 6 – 7 cm | 10 – 20% |
| AAA veľkosti 7 – 8 cm | 20 – 40% |
| AAA veľkosti > 8 cm | 30 – 50% |
K chirurgickej liečbe sú pacienti indikovaní pri rozmere vaku aneuryzmy u mužov > 5,5cm a u žien > 5cm. Klasická chirurgická liečba spočíva v resekcii vaku a implantácii umelej cievnej náhrady – aorto-biiliakálny Y bypass.
Endovaskulárna liečba vyradí vak AAA endovaskulárne zavedeným stentgraftom. Ide o plnohodnotnú alternatívu chirurgických výkonov.
Zdroj: Zdroje a literatúra