Entrapment syndróm vzniká postihnutím a. poplitea v dôsledku útlaku okolitými štruktúrami 3 spôsobmi:
- Abnormálnym priebehom artérie
- Nefyziologickým zmnožením a zväčšením okolitých štruktúr
- Prítomnosťou abnormálnych štruktúr – väzivové pruhy
Entrapment syndróm je najčastejšou príčinou končatinovej ischémie u pacientov do 35 rokov.
Klasifikácia
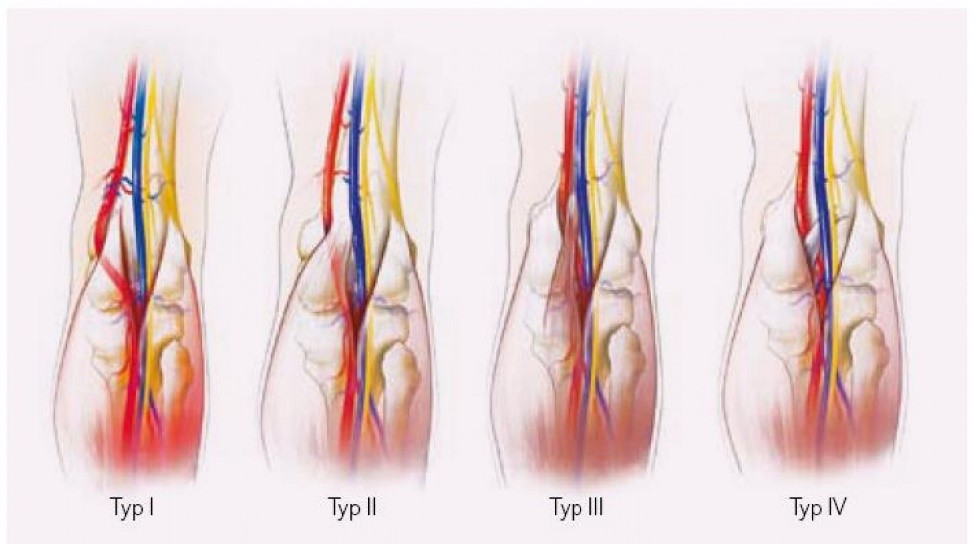
Klasifikácia podľa Whelana a Riche:
- Typ I – mediálna hlava m.gastrocnemius má normálne uloženie, AP prebieha laterálne a za hlavou
- Typ II – mediálna hlava m.gastrocnemius má úpon viac laterálne, AP prebieha pod mediálnou hlavou
- Typ III – AP je komprimovaná prídavným úponom m.gastrocnemius
- Typ IV – AP je komprimovaná fibróznym tkanivom m.popliteus
- Typ V – kombinácia akéhokoľvek z predchádzajúcich typov so súčasnou kompresiou v.poplitea
- Typ VI – funkčný typ s normálnym anatomickým pomerom, kompresia AP hypertrofickými svalovými štruktúrami
Klasifikácia podľa Heidelberga:
- Typ I – abnormálny priebeh cievneho zväzku
- Typ II – abnormálny priebeh svalových štruktúr
- Typ III – kombinácia abnormálneho priebehu cievneho zväzku a svalových štruktúr
Klinický obraz
- Klaudikácie v lýtku
- Absencia pulzácie na periférii
Najčastejšie sa ochorenie prejavuje lýtkovými klaudikáciami u mladých atletických ľudí, často však u týchto pacientoch je pri fyzikálnom vyšetrení zcela normálny nález. Pri dlhodobej traumatizácii tepny môže dôjsť k opakovaným embolizáciam do artérii predkolenia a k vzniku chronickej kritickej končatinovej ischémie. Na traumatizovanú stenu tepny taktiež môže nasadnúť trombus, ktorý pri progresii spôsobí akútny trombotický uzáver s následnou akútnou končatinovou ischémiou.
Pri fyzikálnom vyšetrení môže byť nález zcela normálny, pri distálnych embolizáciach nachádzame absenciu periférnych pulzácii. Pri podozrení na entrapment syndróm je možné skúsiť provokačný test spočívajúci v pasívnej dorzálnej flexii a aktívnej plantárnej flexii nohy, pri ktorom dochádza k vymiznutiu periférnych pulzácii. Tento test má však nízku špecificitu a môže byť falošne pozitívny aj u zdravých osôb.
Diagnostika
- USG vyšetrenie
- Fyzikálne vyšetrenie
- CT vyšetrenie
- MRI vyšetrenie
Zo zobrazovacích metód sa uplatňuje USG vyšetrenie doplnené o vyššie uvedené provokačné testy. Obdobné výsledky prinesie aj CT vyšetrenie podkolennej jamky s CT angiografiou. Za zlatý štandard v diagnostike je považovaná magnetická rezonancia, ktorá je schopná zobraziť vzťah cievneho zväzku k okolitým svalovým či väzivovým štruktúram. Stanovenie diagnózy pomerne dosť oneskorené, často pacienti prichádzajú až s komplikáciami, priemerne to trvá asi 1–3 roky od vzniku príznakov.
Terapia
- Náhrada žilovým štepom
Liečba je chirurgická, v optimálnom prípade spočíva v odstránení štruktúr podmieňujúcich útlak AP pred rozvinutím ireverzibilných zmien v jej stene. Pokiaľ je už AP fibrózne postihnutá alebo je dilatovaná, neostáva nič než nahradenie postihnutého segmentu žilovým štepom.
Zdroj: Zdroje a literatúra